O que causa a doença arterial periférica?
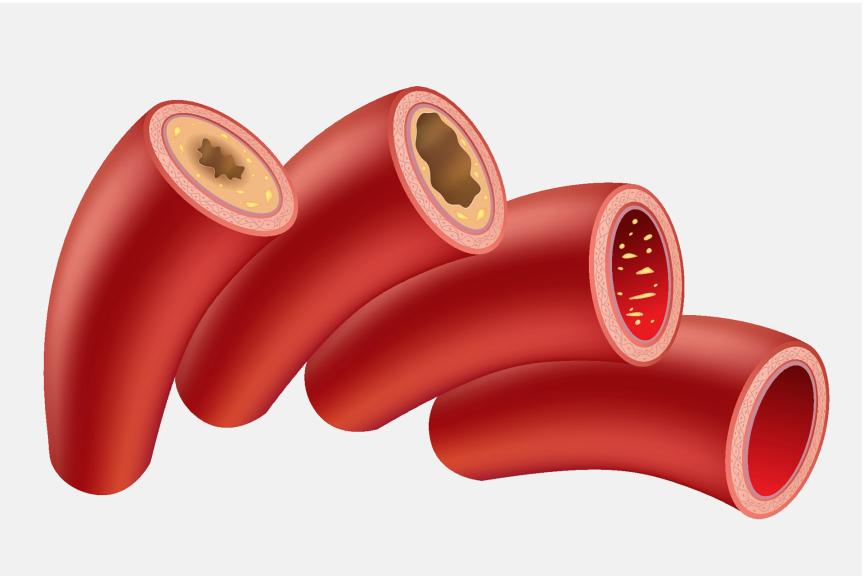
A causa mais comum da doença arterial periférica é o acúmulo de placas de gordura nas artérias, chamado de arteriosclerose. A placa é formada por colesterol, gorduras do sangue, resíduos celulares, cálcio e uma proteína chamada fibrina. Ao estreitar ou bloquear as artérias, a placa reduz o fluxo de sangue normal (isquemia). Sem sangue rico em oxigênio suficiente, os órgãos e tecidos param de funcionar.
O tipo mais comum de doença arterial periférica é a isquemia crítica dos membros (CLI). A CLI significa que o fluxo de sangue para um ou mais membros, como mãos, pernas ou pés, está gravemente obstruído. Pacientes com doença arterial periférica (50 a 75% deles) também sofrem de arteriosclerose cerebral e/ou coronária, que pode causar um derrame cerebral ou infarto do miocárdio. Na arteriosclerose cerebral, os vasos sanguíneos do cérebro são afetados pelo acúmulo de placas, enquanto que, na arteriosclerose coronária, os afetados são os vasos sanguíneos do coração.
Há também causas menos comuns, como:
- Inflamação dos vasos sanguíneos;
- Lesões nos braços ou pernas;
- Exposição à radiação.
Alguns dos seguintes fatores de risco que aumentam a possibilidade de desenvolver PAD podem ser influenciados, mas outros não:
- Idade (mais de 45 para homens, mais de 55 para mulheres);
- Histórico familiar de doença cardíaca e vascular;
- Diabetes;
- Tabagismo;
- Hipertensão (pressão sanguínea alta);
- Altos níveis de colesterol (LDL, às vezes chamado de colesterol “mau”) e triglicerídeos (um tipo de gordura encontrado no sangue);
- Níveis baixos de colesterol “bom” (HDL);
- Excesso de peso ou obesidade;
- Consumo excessivo de álcool;
- Estresse excessivo;
- Falta de exercício.
Quais são os sintomas da doença arterial periférica?
No início, os seguintes sintomas podem ser um indício de doença arterial periférica:
- Braços e pernas cansados e fracos;
- Dor nas pernas (normalmente nas panturrilhas);
- Dor nos braços ou nas nádegas (menos comum);
- Sensação de queimação ou formigamento nos pés;
- Dormência nas mãos e nos pés;
- Pele fria e/ou alterações na cor da pele (avermelhada, azulada ou pálida);
- Pernas e pés doloridos ou má cicatrização de feridas;
- Dor intermitente e intensa ao caminhar, que diminui com o repouso (claudicação);
- Disfunção erétil.
Sintomas como dor no peito, dor de cabeça, vertigem (tontura) e distúrbios visuais podem indicar distúrbios circulatórios cerebrais e/ou coronarianos.

Como a doença arterial periférica é diagnosticada?
Os pacientes com fatores de risco devem fazer exames regularmente. Os seguintes testes são usados para confirmar a doença arterial periférica:
- Índice tornozelo-braquial (ABI): um médico mede a pressão sanguínea no tornozelo e em ambos os braços. Normalmente, a pressão sanguínea nos tornozelos é a mesma ou ligeiramente maior do que nos braços. Se a pressão sanguínea nos tornozelos for significativamente menor ou maior que nos braços, isso é um forte indício de doença arterial periférica. Se o resultado não for claro, as medições são repetidas antes e depois de atividade física (teste de estresse físico).
- Ultrassonografia: exame de ultrassom que mostra vasos sanguíneos com estreitamentos ou obstruções e avalia o fluxo de sangue através das artérias.
- Ressonância magnética (RM): imagens em 3D de qualidade muito alta mostram vasos e lesões existentes em um exame não invasivo.
- Tomografia computadorizada (TC): exames de raio X que mostram as artérias a partir de diferentes ângulos.
- Angiografia: um corante de contraste é injetado nas artérias antes da realização dos exames de raio X. A angiografia é um método minimamente invasivo que fornece informações detalhadas sobre a localização e a extensão de uma obstrução arterial.